A Diabetes é uma doença metabólica crónica, que pode ter várias causas e que se caracteriza pelo aumento dos níveis de açúcar no sangue (glicémia).
Esta alteração é acompanhada por outras alterações do metabolismo. O açúcar é necessário para o metabolismo de todas as células. Para que ele seja transportado para dentro das células o nosso pâncreas produz insulina, hormona que vai captar a glicose da corrente sanguínea e levá-la para as células de todo o corpo onde será utilizada como energia.
Qualquer pessoa pode sofrer de Diabetes, no entanto a exposição a fatores de risco pode aumentar a probabilidade do seu aparecimento.
Principais tipos de diabetes:

Neste caso, o tratamento do diabetes envolve administrar insulina.


Acontece, pois durante a gravidez a mulher ganha peso e o pâncreas pode não conseguir suprir a necessidade de insulina do corpo.

Diagnosticado, normalmente, em pessoas acima de 35 anos de idade.

Por exemplo, MODY 3 (gene HNF1α) é o tipo mais comum.



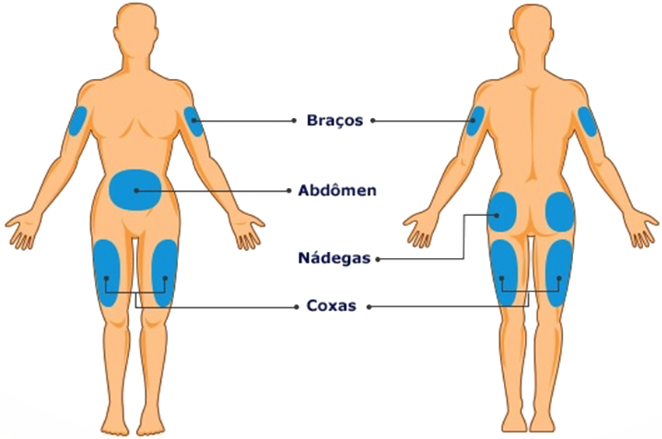
São eles: braços, região da barriga, nádegas e coxas, pois possuem maior acumulo de gordura, evitando que a aplicação apresente dor ou incomodo e também fazendo com que haja maior absorção do hormônio pelo organismo.
Além disso, é necessário fazer o rodízio dos locais de aplicação. Dessa forma é possível evitar lipodistrofias (alterações ou deformidades no tecido subcutâneo quando não é feito o rodízio).
Além dos locais, conheça os métodos que podem ser utilizados para aplicar insulina.

Estes são alguns dos principais sintomas:
Fazer muito xixi e como isso desidratamos. Consequentemente, temos muita sede.
Alteração no peso
Fome, enjoo e dores de cabeça com mais frequência.
Visão está mais embaçada.
Impotência sexual, infecções com mais frequência e feridas que demoram a cicatrizar
Câimbras, formigamento e perda de se sensibilidade (principalmente nas mãos e nos pés)
